¿Qué es el mieloma múltiple?
El mieloma múltiple es un cáncer de la sangre que se produce por la división descontrolada de un tipo de células sanguíneas que hay en la médula ósea: las células plasmáticas [1].
En condiciones normales, estas células plasmáticas tienen un papel fundamental en la respuesta inmune del organismo, produciendo anticuerpos para defender el cuerpo contra infecciones como virus o bacterias.[1-3].
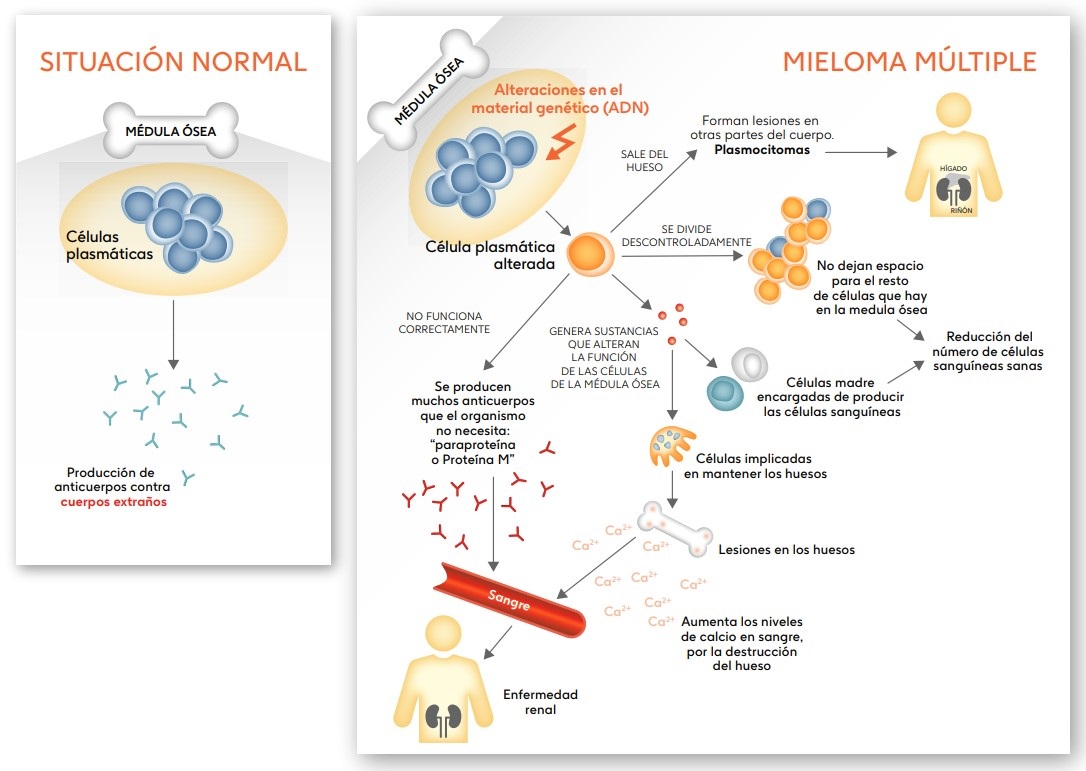
En el mieloma múltiple, se producen alteraciones en el ADN de las células plasmáticas sanas lo que las transforma en células plasmáticas cancerígenas [4, 5].
¿Qué efectos provoca el mieloma múltiple en el organismo?
La alteración de las células plasmáticas puede tener varias consecuencias para nuestra salud, entre ellas encontramos:
Etapas del mieloma múltiple
El mieloma múltiple puede evolucionar de varias maneras, algunas de las cuales son asintomáticas y no son malignas. Estas etapas no siempre son fáciles de detectar [13]:
- Gammapatía monoclonal de significado incierto (GMSI)
- Mieloma múltiple quiescente o asintomático.
En cada etapa se producen nuevas alteraciones en el ADN de las células plasmáticas y:
¿A quién le puede afectar el mieloma múltiple?
El mieloma múltiple representa el 1% de todos los cánceres y el 10% de los canceres hematológicos[14, 15].
- Mundialmente afecta a 8,47 personas entre 100.000 [16]. En 2022 hubo 187.952 nuevos casos [17].
- Afecta más a los hombres (1.5 veces más)[19].
- En España se estima que habrá 3.731 nuevos casos en 2025 [18].
- Suele diagnosticarse en personas de edad avanzada (aprox. 70 años)[15]. Aunque se observa una tendencia de diagnóstico en personas más jóvenes [15].


Factores de riesgo del mieloma múltiple
Aparte del género (hombre) y la edad, existen otros posibles factores que pueden aumentar la probabilidad de tener mieloma múltiple [20, 21]:
- Exposición ambiental o laboral: Continuo contacto con pesticidas, herbicidas, conservantes o tintes.
- Estilo de vida: Sobrepeso.
- Factores genéticos: Aunque el mieloma múltiple no se hereda directamente, se ha observado cierta predisposición genética.
- Presencia de enfermedades previas: Enfermedades inflamatorias, mieloma asintomático y GMSI.




Referencias
- Nandra TK, Devi A, Jones JR. Multiple myeloma: what a non-haematologist should know. Clin Med (Lond). 2022;22(3):230-3.
- Bonaud A, Khamyath M, Espéli M. The cellular biology of plasma cells: Unmet challenges and opportunities. Immunol Lett. 2023;254:6-12.
- Janeway CA Jr, Travers P, Walport M, et al. Immunobiology: The Immune System in Health and Disease. 5th edition. New York: Garland Science; 2001. Chapter 9, The Humoral Immune Response. [Internet] Disponible en: https://www.ncbi.nlm.nih.gov/books/NBK10752/ [Último acceso] 11 abril 2025.
- Barwick BG, Gupta VA, Vertino PM, et al. Cell of Origin and Genetic Alterations in the Pathogenesis of Multiple Myeloma. Front Immunol. 2019;10:1121.
- Hanamura I. Gain/Amplification of Chromosome Arm 1q21 in Multiple Myeloma. Cancers (Basel). 2021;13(2).
- Cesar BN, Braga WMT, Hamerschlak N, et al. Kidney function in newly diagnosed myeloma patients: factors associated with kidney impairment and recovery. BMC Nephrol. 2024;25(1):344.
- Huang Y, Wang C, Wang H, et al. Rediscovering hemostasis abnormalities in multiple myeloma: The new era. Heliyon. 2024;10(13):e34111.
- Wang Y, Xu Q, Li Y, et al. Expert consensus on a multidisciplinary approach for the management of multiple myeloma-related bone disease. Cancer Pathogenesis and Therapy. 2024.
- Bernstein ZS, Kim EB, Raje N. Bone Disease in Multiple Myeloma: Biologic and Clinical Implications. Cells. 2022;11(15).
- Liu L, Yu Z, Cheng H, et al. Multiple myeloma hinders erythropoiesis and causes anaemia owing to high levels of CCL3 in the bone marrow microenvironment. Sci Rep. 2020;10(1):20508.
- Bladé J, Beksac M, Caers J, et al. Extramedullary disease in multiple myeloma: a systematic literature review. Blood Cancer J. 2022;12(3):45.
- Lin C, Shen H, Zhou S, et al. Assessment of infection in newly diagnosed multiple myeloma patients: risk factors and main characteristics. BMC Infect Dis. 2020;20(1):699.
- Rajkumar SV. Multiple myeloma: 2024 update on diagnosis, risk-stratification, and management. Am J Hematol. 2024;99(9):1802-24.
- Besliu C, Tanase AD, Rotaru I, et al. The Evolving Landscape in Multiple Myeloma: From Risk Stratification to T Cell-Directed Advanced Therapies. Cancers (Basel). 2025;17(3).
- Chang-Chan DY, Ríos-Tamayo R, Rodríguez Barranco M, et al. Trends of incidence, mortality and survival of multiple myeloma in Spain. A twenty-three-year population-based study. Clin Transl Oncol. 2021;23(7):1429-39.
- Ghosh AK, McGuire N, Ruiz Vega R, et al. Identifying associations between race and gender in the incidence and mortality of patients with multiple myeloma. Journal of Clinical Oncology. 2023;41(16_suppl):e20052-e.
- Globocan Cancer Observatory. Myeloma multiple. [Internet]. Disponible en: https://gco.iarc.who.int/media/globocan/factsheets/cancers/35-multiple-myeloma-fact-sheet.pdf [Último acceso] 11 abril 2025.
- SEOM. Las cifras del cáncer en España. 2025. [Internet] Disponible en: https://seom.org/images/LAS_CIFRAS_DMC2025.pdf [Último acceso: 11 abril 2025].
- Padala SA, Barsouk A, Barsouk A, et al. Epidemiology, Staging, and Management of Multiple Myeloma. Med Sci (Basel). 2021;9(1).
- Durie, B. Concise Review of the Disease and Treatment Options: 2018 Edition. [Internet] Disponible en: https://imf-d8-prod.s3.us-west-1.wasabisys.com/resource/ConciseReview.pdf [Último acceso]: 14-abril 2025.
- Went M, Duran-Lozano L, Halldorsson GH, et al. Deciphering the genetics and mechanisms of predisposition to multiple myeloma. Nat Commun. 2024;15(1):6644.
UA Junio 2025: NP-ES-MMU-WCNT-250001(v1)